#兒童期糖尿病(第一型糖尿病)
#基因營養功能醫學療法
****重點整理****
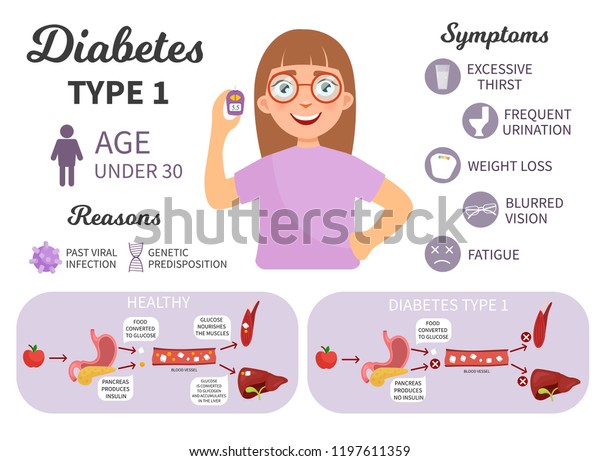
1. 第一型糖尿病(insulin-dependent
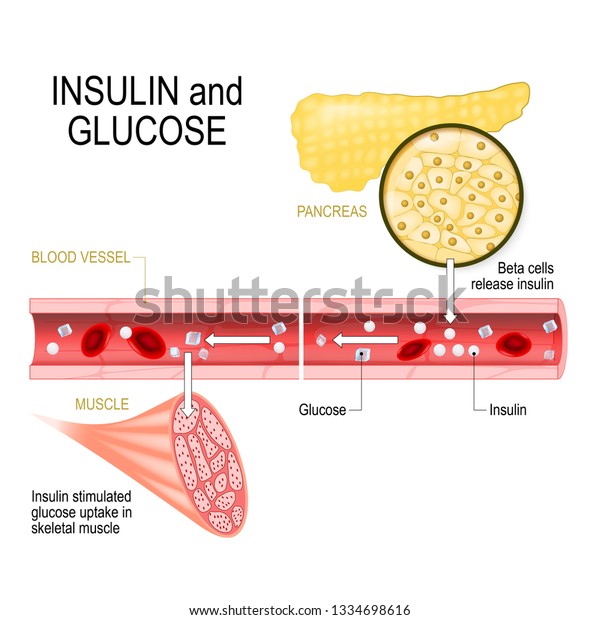
diabetes mellitus, IDDM),是兒童及青少年期糖尿病最常見的類型。它是因為胰臟分泌胰島素的胰島β細胞(Beta
cells、β cells)受到破壞,無法分泌胰島素所導致。
2. 絕大部分的第一型糖尿病患者無家族史,但就算有遺傳體質,仍須有環境因素的誘發才會發病。
3. 發病時典型症狀包括 : 多喝(polydipsia)、多尿(polyuria)、體重減輕、昏睡(lethargy)等 ; 小於六歲兒童發病時,常以酮酸中毒(Diabetic
ketoacidosis)為表現。
4. 近百分之八十五的患者,是因為胰臟細胞自體抗體攻擊胰臟所造成,稱為第1A 型糖尿病(type 1A diabetes)。
5. 第一型糖尿病,是因出現抗胰島β細胞自體抗體,而導致無法分泌胰島素 ; 而第二型糖尿病,是因為身體細胞無法利用胰島素,造成胰島素阻抗所致。
6. 治療第一型糖尿病的大原則,是希望在儘可能安全的情況下,保持血糖正常,並且在長期後遺症和出現低血糖的風險中,取得平衡點。
7. 血糖控制目標為 : 糖化血紅素(hemoglobin A1c, HbA1c)小於7.5百分比,但還是須視各人狀況不同而調整。
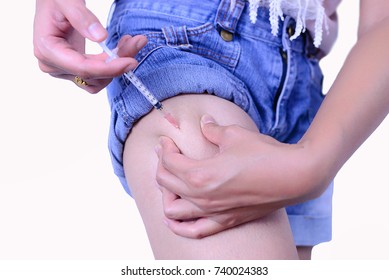
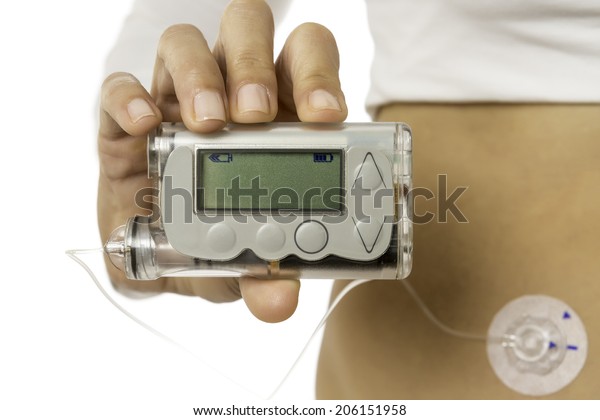
8. 胰島素的用法,建議還是皮下一天多次施打,搭配短、中、長效不同劑型,以維最佳血糖控制。
9. 一定要盡量避免時常發生低血糖, 以免影響兒童腦部發育 !
10. 少數營養素可以使讓胰島β細胞減少受到破壞,進而能使患童延緩,或不會進入高血糖的第三階段 : 菸鹼醯胺(Nicotinamide)(1)、維生素D(Vitamin D)(2)、ω−3脂肪酸(Omega-3 fatty acids)(3)、槲皮素(Quercetin)(12)、葫蘆巴籽(Fenugreek Seed)(22)、沒食子兒茶素沒食子酸酯(Epigallocatechin
Gallate)(24)、薑黃素(Curcumin)(25)。
11. 許多營養素,可以對控制血糖有良好輔助作用或減少長期併發症 :
鉻(Chromium)(4)、維生素C(Vitamin C)(5)、維生素E(Vitamin E)(6)、維生素B12(Vitamin B12)(7)、維生素A(Vitamin A)(8)、色氨酸(Tryptophan)(9)、硫胺素(Thiamine)(10)、牛磺酸(Taurine)(11)、益生菌(Probiotics)與益菌生(Prebiotics) (13)、 鎂(Magnesium)(14)、武靴葉(Gymnema sylvestre)
(15)、穀胱甘肽(Glutathione)(16)、人參(Ginseng)(17)、γ-次亞麻油酸(Gamma-Linolenic acid)(18)、葉酸( Folate)(19)、魚油(Fish oil)(20)、纖維(Fiber)(21)、問荊(Equisetum arvense)(23)。
(((本文開始)))
何謂第一型糖尿病
第一型糖尿病(insulin-dependent
diabetes mellitus, IDDM),是兒童及青少年期糖尿病最常見的類型。它是因為胰臟分泌胰島素的胰島β細胞(Beta
cells、β cells)受到破壞,無法分泌胰島素所導致。治療需依靠注射胰島素,因此第一型糖尿病又稱為胰島素依賴型糖尿病(insulin-dependent
diabetes mellitus, IDDM)。
流行病學
全台灣地區盛行率約三千人,每年新增約兩百例,算是兒科最常見的慢性病之一。發病高峰期呈雙峰分佈, 分別為四至六歲及十至十四歲,無明顯性別差異。絕大部分的第一型糖尿病患者無家族史,但是一項對於同卵雙胞胎的觀察研究顯示 : 雙胞胎之一在25歲以前發病時,另一位雙胞胎發病的機會約50%,這表示就算有遺傳體質,仍須有環境因素的誘發才會發病。有許多環境誘發劑,如牛奶血清蛋白(bovine
serum albumin, BSA)、病毒(腮腺病毒、coxsackie病毒、CMV病毒、先天德國麻疹病毒)等,都因分子結構上相似性(molecular
mimicry),而被懷疑過,但均未被證實。
發病症狀
發病時典型症狀包括 : 多喝(polydipsia)、多尿(polyuria)、體重減輕、昏睡(lethargy)等 ; 小於六歲兒童發病時,常以酮酸中毒(Diabetic
ketoacidosis)為表現。
第一型糖尿病分類
第一型糖尿病中,有近百分之八十五的患者,是因為胰臟細胞自體抗體攻擊胰臟所造成,稱為第1A 型糖尿病(type 1A diabetes)。但有近百分之十五的患者,體內無胰臟細胞自體抗體,也找不到其他原因,稱為第1B 型糖尿病(type 1B diabetes)。
第一型糖尿病三階段
詳細來說 :
最常見的第1A 型糖尿病患童,一出生就帶有特定基因,等待某些環境因素誘發後,就開始破壞胰臟細胞。但是因為胰臟細胞量多,所以在發病初期,分泌胰島素的量,還足以維持血糖正常。此時患童接受糖耐力測試,血糖如果正常,稱為第一階段 ; 異常,則為第二階段。前兩階段為無症狀期,可維持數個月到數年。到了後期,胰臟細胞被大量破壞,胰島素分泌不足以維持正常血糖,開始出現高血糖症狀,則是第三階段。
已有至少18個基因位置,被確認與第一型糖尿病有關,較常見的有 :
human leukocyte antigen [HLA]-DQalpha、HLA-DQ beta、HLA-DR、preproinsulin、the
PTPN22 gene、和CTLA-4等。
和第二型糖尿病區別
第一型糖尿病和成人常見的第二型糖尿病(Diabetes
mellitus type 2,又稱非胰島素依賴型糖尿病,noninsulin-dependent diabetes
mellitus, NIDDM)的區別, 主要在於第一型糖尿病,是因出現抗胰島β細胞自體抗體,而導致無法分泌胰島素 ; 而第二型糖尿病,是因為身體細胞無法利用胰島素,造成胰島素阻抗所致。 下表作個簡單區分 :
|
|
第一型糖尿病
|
第二型糖尿病
|
|
盛行率
|
常見,增加中
|
增加中
|
|
發病年齡
|
兒童期至青春期
|
十歲後漸多
|
|
起始表現
|
急性嚴重
|
不知不覺或嚴重
|
|
發病時高血酮
|
常見
|
百分之五左右
|
|
家族史
|
百分之五至十
|
百分之七十五至九十
|
|
女男比例
|
1 : 1
|
2 : 1
|
|
遺傳方式
|
多基因性
|
多基因性
|
|
HLA-DR3/4相關性
|
強相關性
|
無相關性
|
|
種族差異
|
非西班牙裔之白人較多
|
無種族差異性
|
|
胰島素分泌
|
降低或無
|
多變
|
|
胰島素敏感性
|
正常
|
降低
|
|
胰島素依賴性
|
永久
|
多變
|
|
肥胖或過重
|
無
|
百分之八十以上肥胖
|
|
黑色棘皮症(Acanthosis
nigricans)
|
百分之十二
|
百分之五十到九十
|
|
胰臟自體抗體(pancreatic
autoantibodies)
|
有
|
無
|
|
胰臟素及C-胜肽(Insulin and
C-peptide levels)
|
低
|
高
|
高血糖的鑑別診斷
此外高血糖的鑑別診斷還包括 :
危重病童、特定藥物使用及新生兒高血糖。
糖尿病的診斷
只要符合下列四條件之一,就能做出糖尿病的診斷 :
--至少兩次空腹血糖大於126毫克/分升(mg/dL)
--有高血糖症狀且血糖高於200毫克/分升(mg/dL)
--糖耐力測試(Oral
glucose tolerance test, OGTT)時,
口服葡萄糖兩小時後血糖高於200毫克/分升
(mg/dL)
--糖化血紅素(Hemoglobin A1c, HbA1c) 大於6.5百分
比(%)
治療原則
治療第一型糖尿病的大原則,是希望在儘可能安全的情況下,保持血糖正常,並且在長期後遺症和出現低血糖的風險中,取得平衡點。
衛教注意事項
首先要讓家屬或病童了解,糖尿病的背景知識,以及控制血糖的重要性。接著訓練如何施打胰島素、監測血糖、測試尿酮,以及辨識及處理低血糖。還有長期的營養照護、日常生活適應,心理社會支持及後續門診追蹤也不可或缺。此外各個不同年齡層的孩童照護, 有各種不同的策略及挑戰。
血糖控制目標
一般會設定血糖控制目標為 : 糖化血紅素(hemoglobin A1c, HbA1c)小於7.5百分比,但還是須視各人狀況不同而調整。最理想情形是 : 維持飯前血糖在70-140 mg/dl,飯後≦140 mg/dl。但應依病童的年紀和處理低血糖的能力酌予調整。
胰島素治療
目前胰島素的用法,建議還是皮下一天多次施打,搭配短、中、長效不同劑型,以維最佳血糖控制 ; 如果情形許可,也可考慮加上胰島素皮下持續輸注。
專業協助
運動及營養照護,會影響胰島素需求量及血糖控制,須尋求專業營養師協助,給予病患量身打造的個別建議。
此外患童及家屬易有罹患憂鬱及焦慮症的風險,而導致血糖控制不佳,須適時給予專業心理協助。
注意長期併發症
發病初期回診須密集,以給予衛教及監測血糖控制 ;
之後間隔可拉長,但須開始注意視網膜病變、腎病變、
高血壓,及高血脂等長期併發症。
辨認低血糖症狀
小於六歲的孩子,對自己身體的感覺無法精確表達, 需仰賴父母親仔細觀察,才能知道是否出現低血糖。 一般來說,若孩子突然出現顫抖、心跳加速、情緒緊張、飢餓感、冒冷汗等交感神經症狀出現 ; 有時合併哭鬧、煩躁不安、注意力不集中、意識模糊、嗜睡、行為失常等現象發生,就要盡快測試血糖值,以確認有無低血糖。如果太晚發現,甚至可能造成癲癇發作或昏迷 ! 重點是
: 一定要盡量避免時常發生低血糖, 以免影響兒童腦部發育 !
日常飲食實際建議
維持血糖在正常範圍,是治療成功減少併發症的先決
條件 !
日常飲食實際做法包括 :
*飲食定時定量
*少油、少糖、少鹽
*盡量避免大量攝取高膽固醇食物,例如內臟、蟹黃、
魚卵、蝦卵、蝦子、花枝等
*少吃豬皮、雞皮、鴨皮、魚皮等含油脂高的食物
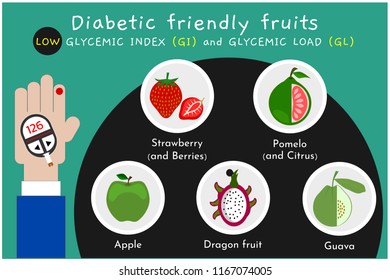
*多攝取低升糖指數(Glycemic index, GI)及高纖維質食物,如全穀類、蔬菜、甜度低的水果、優質蛋白質食物等
*烹煮食物時,盡量以清燉、水煮、烤(但醬汁要少)、
燒、蒸、涼拌等方式 ; 少用煎及炸的方式
*炒菜宜選用不飽和脂肪酸高的油脂(如:茶油、大豆油、花生油、玉米油、葵花油、橄欖油等);少用飽和脂肪酸含量高的油脂(如:豬油、牛油、肥肉、奶油等)
*容易被忽略的是 : 過多水果的糖,除了會造成血糖升高外,也一樣會轉化成三酸甘油酯,儲存在腹部內臟當中,造成肥胖問題、心血管疾病
*喝果汁不如吃水果,因為少了纖維的果汁,本身反而就變成高升糖指數的飲品,不利於血糖控制
*隨身攜帶飲用水、少喝飲料:一瓶全糖的含糖飲料約含有12~14顆方糖,容易造成血糖很大的波動。自備飲用水,在外食時,還可沖洗油膩或過鹹的菜餚,避免食入太多油脂或鹽份
糖尿病兒童飲食特別事項
而糖尿病兒童飲食照護上,又有一些特有的挑戰需要面對
:
*減少糖分過高的點心攝取,或是減少此類點心分量
*避免用甜食或飲料取代正餐的醣類
*依據孩子的活動類型,適當調整飲食計畫。應特別注意運動時食物的補充,以避免低血糖的發生
*應特別注意在延緩用餐時,可事先進食少許點心(如一份主食類),或隨身攜帶糖果,以防止低血糖的發生。
第一型糖尿病的預防
預防勝於治療,目前醫學研究已發現,帶有哪些自體抗體,甚至基因的孩童,容易有第一型糖尿病。大家現在正努力尋找 : 已帶有第一型糖尿病基因的兒童,究竟是何種環境因素誘發他們發病 ; 以及一旦被誘發發病後,有無方法讓胰島β細胞減少或停止受到破壞。
延緩進入高血糖階段
如果家中已經有一孩童,確診為第一型糖尿病的第一
或二階段,目前已有一些方法被提出 : 可以讓胰島
β細胞減少受到破壞,讓孩子能延緩或不會進入高血
糖的第三階段
! 這裡要強調的是 : 極少有患童,在
第一、二階段時,就被診斷出有第一型糖尿病 ; 絕
大多數都是有了高血糖症狀,也就是第三階段時,才能夠被診斷出來 ! 以下的預防方法,是否適用於第三階段病童,仍是疑問。
1.
免疫調節劑 : 包含硫唑嘌呤(Azathioprine)、環孢素(Cyclosporine)、黴酚酸酯(Mycophenolate mofetil)。
2.
單株抗體 : 包含特雷珠單抗(Teplizumab)、奧替利珠單抗(Otelixizumab)、利妥昔單抗(Rituximab)。
3.
抗發炎製劑 : α型干擾素(IFN-α)、腫瘤壞死因子抑制劑(TNF-αinhibitors)。
4. 胰島素
補充特定營養素
5. 補充特定營養素 : 少數營養素可以使讓胰島β
細胞減少受到破壞,進而能使患童延緩,或不會進入高血糖的第三階段。此外許多營養素,可以對控制血糖有良好輔助作用或減少長期併發症。
菸鹼醯胺(Nicotinamide)本身屬於水溶性維生素B群中的一員,大規模統合分析研究顯示 : 可以讓胰島β細胞減少受到破壞(1)。
歐洲七個國家的跨國研究顯示 : 在嬰兒早期開始補充維生素D (Vitamin D),藉由它可能的免疫調節作用,使尚在第一二階段的胰島β細胞減少受到破壞,而讓孩子能延緩或不會進入高血糖的第三階段(2)。
帶有第一型糖尿病基因的兒童,補充ω−3脂肪酸(Omega-3 fatty acids),可以降低產生胰島自體抗體的風險(3)。
補充鉻(Chromium),可以降低第一型糖尿病患者胰島素需求量(4)。
補充維生素C(Vitamin C),對第一型糖尿病患者良好控制血糖十分重要(5)。
維生素E (Vitamin E)過低,則是導致第一型糖尿病的重要危險因子(6)。
研究顯示 :
第一型糖尿病患,體內維生素B12(Vitamin B12)過低(7)。
第一型糖尿病患補充維生素A (Vitamin A),可預防日後出現動脈粥樣硬化風險(8)。
第一型糖尿病患,若出現酮酸中毒時,易耗盡體內色氨酸 (Tryptophan)(9)。
長期補充硫胺素(Thiamine),可使得糖尿病患減少血管病變風險(10)。
補充牛磺酸(Taurine),可使第一型糖尿病患逆轉早期的血管內皮細胞病變(11)。
實驗證實 : 槲皮素(Quercetin)可以使促進胰島β細胞再生(12)。
益生菌(Probiotics)與益菌生(Prebiotics),可藉由與T細胞(T cells)的互動,而達到緩解第一型糖尿病的作用(13)。
第一型糖尿病童易缺 鎂(Magnesium)(14)。
武靴葉(Gymnema sylvestre)可降低血糖,並減少胰島素需求量(15)。
第一型糖尿病童易因體內穀胱甘肽(Glutathione)不足,導致出現併發症(16)。
實驗證實 : 人參(Ginseng)有降低血糖作用 (17)。
γ次亞麻油酸(Gamma-Linolenic acid)可以用來預防及治療糖尿病造成的神經病變(18)。
葉酸( Folate)可改善 第一型糖尿病童的血管內皮細胞功能(19)。
魚油(Fish oil)可降低糖尿病患體內三酸甘油脂,達百分之三十(20)。
第一型糖尿病童多攝食纖維(Fiber),可降低糖化血色素,且減少酮酸中毒風險(21)。
葫蘆巴籽(Fenugreek Seed)可能藉由促進胰島β細胞再生,而降低血糖(22)。
實驗證實 : 問荊(Equisetum arvense)有降低血糖作用(23)。
綠茶中富含的沒食子兒茶素沒食子酸酯
(Epigallocatechin Gallate),可使第一型糖尿病童的胰島β細胞減少受到破壞(24)。
實驗證實 : 薑黃素(Curcumin)可藉由干擾第一型糖尿病童免疫作用,而減少胰島β細胞受到破壞(25)。
附註: 1. 附圖已經原創作者同意使用 。
2. 歡迎分享,但如果用轉貼方式分享 , 請註明原出處。
3. 本文出自臉書"胡文龍醫師之基因營養功能醫學專頁",
References: